Hva er det?
'Aplasia' betyr den manglende utvikling av et vev, celle eller annen kroppsdel. Aplastisk anemi er en tilstand i hvilken benmargen ikke klarer å produsere blodceller. Normalt produserer benmargen:
- røde blodceller (hvilken transporterer oksygen i blodet)
- ulike typer hvite blodlegemer (som er en del av immunsystemet)
- blodplater (som er involvert i blodlevring).
Hver av disse forskjellige typer blodceller stammer fra enklere celler, kjent som forløpere eller stamceller, som utvikler seg til mer spesialiserte former.
Det er mange grunner til at benmargen til å mislykkes å produsere blodceller i tilstrekkelig antall, men i aplastisk anemi er det en markert mangel på alle forløper celler som skal modne i voksen blodceller.
Er det vanlig?
Nei, aplastisk anemi en sjelden sykdom med en forekomst i industrialiserte land på mellom 5 og 10 tilfeller per million per år.
Hvordan får jeg aplastisk anemi?
I 65 prosent av folk årsaken til aplastisk anemi er ukjent (den tekniske betegnelsen er "idiopatisk").
Sjelden, er sykdommen tilstede ved fødselen (medfødt). Den vanligste medfødte formen er Fanconi syndrom, men færre enn 1000 tilfeller noensinne har blitt beskrevet.
Samt aplastisk anemi, pasienter med Fanconi syndrom har kortvoksthet, unormal pigment i huden, unormal bein av sine armer og tommelen, nyreproblemer og en elfin-lignende utseende. Et karakteristisk abnormitet av kromosomene (tilfeldige pauser) er sett.
Narkotika og miljøgifter
Den vanligste kjente årsaken til aplastisk anemi er eksponering for narkotika eller miljøgifter.
Benzen var den første kjente toksinet å forårsake benmarg svikt. Til tross for dette er det fortsatt mye brukt i industrien ved fremstilling av legemidler, fargestoffer, eksplosiver og andre kjemikalier. Eksponering bør begrenses til en del per million, men dette er ofte overskrides, spesielt i utviklingsland. Andre beslektede organiske kjemikalier også forårsake aplastisk anemi, inklusive:
- toluen (i lim)
- den insektmidler DDT og lindan
- den eksplosive TNT
- den trebeskyttelse PCP
- petroleum destillater.
Legemidler som forårsaker aplastisk anemi kan også være relatert til benzen. Den antibiotiske, kloramfenikol og den anti-inflammatoriske, fenylbutazon er to eksempler. Verken vanligvis brukes i vestlige land, men fordi de er billige å produsere, de er i utstrakt bruk i utviklingsland. Andre legemidler med en moderat risiko for aplastisk anemi inkluderer gull salter og penicillamin (Distamine), som brukes til å behandle leddgikt, karbamazepin (f.eks Tegretol) og fenytoin (f.eks Epanutin), som brukes til å behandle epilepsi, og vanndrivende acetazolamide (f.eks Diamox).
Et stort antall medikamenter er blitt assosiert med sporadiske tilfeller av aplastisk anemi. Mesteparten av dette er nyttige medikamenter, og kan ikke lett bli erstattet. I Storbritannia, leger bruker et system kalt "gul-kort" ordning for å rapportere mistenkte bivirkninger av legemidler, som for eksempel aplastisk anemi.
Cytotoksiske medikamenter er de som er utformet for å være direkte giftig for celler ved behandling av kreft. Noen ødelegge benmargceller (for eksempel i behandlingen av leukemi ). Normalt margen gjenoppretter etter en kort periode. En overdose av disse stoffene forårsaker alvorlig, langvarig aplasi.
Strålebehandling (behandling med X-stråler) undertrykker benmargen, og kan med vilje brukt til å gjøre det i forberedelse til benmargstransplantasjon. Bruken av disse behandlingene bør være begrenset til spesialiserte sentre hvor nøye overvåking av blodverdier finner sted.
Noen tilfeller av aplastisk anemi har oppstått etter virusinfeksjoner. Spesielt har hepatitt A, hepatitt B og 'ikke-A, ikke-B, ikke-C' hepatitt blitt innblandet, og mer sjelden Epstein-Barr virus.
Svært sjelden aplastisk anemi oppstår under svangerskapet. Det er ikke klart om dette er bare en tilfeldighet. Noen ganger sykdommen gjenvinner spontant ved slutten av svangerskapet.
Hva er sykdommen prosessen?
I dag er behandling av aplastisk anemi rettet på en forutsetning om at sykdommen er relatert til immunforsvaret.
Det første bevis for dette kom fra de tidlige dagene av benmargstransplantasjon. Noen ganger kan den marg som regrew etter kondisjoneringsbehandling var av personens egen type i stedet for den av giveren. Det innebar at det hadde vært en immun angrep skjer i personens benmargen, som ble avløst av den intense dempe ned av hans eller hennes immunsystem ved behandlingen.
Andre bevis kommer fra immunodeficient individer (dvs. de med nedsatt immunforsvar enten gjennom sykdom eller forårsaket av behandlingen) som får en blodoverføring. De noen ganger utvikle blodoverføringsrelatert graft-versus-vert-sykdom (GvHD) - med andre ord en avvisning respons. En av de former som det kan ta er aplastisk anemi, som viser at en immunologisk angrep kan forårsake aplastisk anemi.
Hva er symptomene?
Personen klager over økende tretthet, svakhet og kortpustethet. Blødning, blåmerker og blod flekker kan bli lagt merke til.
Sår hals og andre infeksjoner er merkbar. En høy temperatur med skjelvende angrep er et viktig symptom som krever øyeblikkelig legehjelp.
Hvordan er aplastisk anemi diagnostiseres?
Følgende kombinasjon av tre symptomer bør heve mistanke om benmargssvikt:
- anemi - tretthet, svakhet og kortpustethet
- lavt antall hvite blodceller i blodet (nøytropeni) - feber, sår hals, skjelving angrep
- lavt antall blodplater (trombocytopeni) - blåmerker og blødninger.
På eksamen kan legen finne blek hud, muligens tegn på hjertesvikt, blåmerker og petekkier (små blod flekker i huden og munnen), munnsår og feber. Legen vil undersøke baksiden av øyet med en oftalmoskop og er sannsynlig å se små blødninger på netthinnen.
En viktig negativt funn er fraværet av forstørrede lymfeknuter eller en forstørret milt. Deres tilstedeværelse vil peke på andre diagnoser, som for eksempel lymfom eller leukemi.
Den viktigste testen er den Fullblodtelling, som vil vise redusert antall røde blodlegemer, hvite blodlegemer (nøytropeni) og plater (trombocytopeni) - med andre ord alle de cellulære komponenter av blod. Denne funksjonen kalles pancytopeni.
Nivået av den nøytrofile definerer alvorlighetsgraden av sykdommen. Nøytrofile granulocytter er normalt den mest tallrike av de ulike typer av hvite blodlegemer vi har i blodet vårt, og de er spesielt involvert i bekjempelse av bakterier og sopp.
- Teller under 0,5 x 109 / L bety alvorlig aplastisk anemi.
- Teller under 0,2 x 109 / L bety svært alvorlig aplastisk anemi.
Hva kan legen gjøre?
Når pancytopeni mistenkes på grunnlag av symptomene beskrevet ovenfor, bør legen be om en full blodstatus.
Hvis blodprosent viser redusert antall røde blodlegemer, hvite blodlegemer og blodplater han bør be om en rask henvisning til hematolog. Den hematolog bør se deg innen 48 timer.
Hva annet kan det være?
Det viktigste skillet at hematolog må gjøre er mellom aplastisk anemi og akutt leukemi, som kan vise svært like blod bilder. Av denne grunn en beinmarg prøven er avgjørende. Legen vil ta prøver både av væske i beinmargen (en aspirate) og av de mer solide benmarg struktur (en trephine biopsi). For de fleste tilfeller at diagnosen er lett gjort.
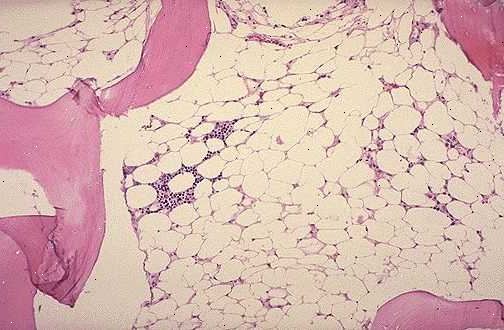
I akutt leukemi margen er full av unormale celler, men i aplastisk anemi er det tomt og består hovedsakelig fett mellomrom.
Andre mulige diagnoser vil også bli sortert ut av benmargen. Myelodysplastisk syndrom er en der det er defekt blodlegemer ved unormale benmargceller snarere enn ved mangelen på forløperceller. Det fører også pancytopeni men benmargen er full av celler som er gjenkjennelig unormal.
Noen tilfeller av megaloblastic anemi (inkludert pernisiøs anemi ) har også pancytopeni, men igjen benmargen er karakteristisk full av celler. Legen vil også måle blod nivåer av vitamin B12 og folsyre for å utelukke denne muligheten.
Enhver tilstand som infiltrerer beinmargen kan også føre til pancytopeni, men disse bør diagnostiseres av beinmargen etterforskning. Sannsynlige forholdene omfatter lymfom, myelom og sekundær kreft.
Tidvis noen av disse forholdene kan presentere seg med tom benmarger akkurat som aplastisk anemi. Eksperter kan noen ganger skille lite antall leukemiceller eller myelodysplastisk celler og er derfor i stand til å gjøre diagnostisering av hypoplastic (underutviklet) akutt leukemi eller hypoplastic myelodysplastisk syndrom. Noen ganger er disse forholdene supervene etter behandling av aplastisk anemi, og forutsetningen er at de har vært der hele tiden.
En viktig supplerende diagnose er paroksysmal nattlig hemoglobinuri (PNH). I denne tilstand de røde cellene mangler et spesielt molekyl på deres overflate som brukes til å feste mange andre typer av protein i membranen til røde blodlegemer - kjent som fosfatidylinositol glykan (GPI) anker. Som en konsekvens av de røde cellene er meget følsomme for ødeleggelse (hemolyse). Det har vært kjent i lang tid at de to tilstander kan forekomme sammen. PNH har blitt beskrevet som forekommer i mellom 15 og 52 prosent av personer med aplastisk anemi ved diagnose. Diagnosen PNH er viktig fordi det kan føre til problemer med trombose (blodpropp) og vanskeligheter med blodoverføring.
Hva kan du gjøre selv?
Det er viktig at du tar ansvar for din sykdom:
- prøve å finne ut alt du kan om aplastisk anemi og de ulike behandlingstilbud.
- ikke vær redd for å stille spørsmål til legen din og andre pasienter.
- du kan oppmuntre dine venner og familie til å bli blod og benmarg donorer.
- bli med i en støttegruppe og lese om måter å takle.
- sjekk med legen din om hva ting å unngå som salater og myke oster, som bærer noen smittefare.
- legen din vil også gi deg råd om hvordan du kan gjenkjenne de første tegn på infeksjon.
- du bør ta temperaturen regelmessig.
- det er farlig å leve for langt fra et sykehus i stand til å gi riktig type støttebehandling.
- før du prøver komplementære behandlingsformer, alltid konsultere legen din.
Hva kan legen gjøre?
Det første legen vil gjøre er å spørre om de ulike rusmidler og giftstoffer som kan ha forårsaket sykdommen, og sørge for at de unngås i fremtiden.
Han vil da ta blodprøver for å vevstype deg og dine nære slektninger i tilfelle en benmargstransplantasjon er nødvendig. Alvorlig og svært alvorlig aplastisk anemi er livstruende tilstander som må tas svært alvorlig. Leaving sykdommen ubehandlet er ikke et alternativ.
Støttebehandling
Pasienter med mild aplastisk anemi vil bare kreve støttebehandling og ofte svært lite av det. Noen ganger er alt som trengs er å fjerne den skadelige agent og vente å se om spontan bedring vil oppstå.
Selv om du kommer til å motta en benmargstransplantasjon eller immunsuppressiv behandling du trenger kortvarig behandling for å beskytte deg mot konsekvensene av pancytopeni.
Infeksjoner er det stor fare. Dette er spesielt så hvis du trenger et inneliggende (Hickman-aktig) intravenøs linje. Dette er katetre som er satt inn på de viktigste årer i brystet og kan stå på plass i lang tid for å gi kjemoterapi narkotika gjentatte ganger. Generelt profylaktisk eller "just in case" antibiotika ikke er begunstiget og din beste beskyttelse er årvåkenhet. En feber på 38 o C som varer mer enn to timer krever antibiotika i sykehus. Legene kan endre antibiotika avhengig av resultatene i de bakterielle undersøkelser eller respons på behandling.
Blodplatetransfusjoner er gitt for å minske risikoen for blødning. Det er nå vanlig praksis å begrense disse til pasienter som faktisk blødning eller de som trombocytter faller til under 10 x 109 / L. Blodplatetransfusjoner bør være skjermet for å sikre at de er fri for forurensning med cytomegalovirus (CMV), da dette viruset kan forstyrre immunitet. De bør også bli tømt av hvite blodlegemer, og, hvis brukes etter benmargstransplantasjon eller immunsuppresjon de bør også være utsatt for røntgen-sterilisering.
Transfusjon av røde blodlegemer bør også bære de samme forbehold, og er gitt for anemi alvorlig nok til å forårsake symptomer. Pasient som krever langsiktig røde blodlegemer støtte fra gjentatte blodoverføringer er i faresonen fra å bygge opp overflødig jern i kroppen og kan kreve jern-fjerning behandling (chelation terapi) med desferrioxamine (Desferal).
Benmargstransplantasjon fra et søsken
For pasienter i alderen 50 eller mindre med alvorlig eller meget alvorlig aplastisk anemi som har en HL-A kompatibel søsken (dvs. en tett kamp 'i vevstype), er benmargstransplantasjon behandling av valget.
Dette betyr at stamceller vil bli høstet fra din bror eller søster. Dette kan enten gjøres i operasjonssalen under en narkose eller, i økende grad i disse dager, i dag-avdelingen ved hjelp av en celle separator.
Under narkose, er benmargen sugd ut av hipbones på hver side gjennom en hul nål. Omtrent 4 pst. av margen ekstraheres på denne måte.
Bruke celleseparator, er giverens arm vener koblet via plastrør til en stor maskin som fungerer noe sånt som en spin tørketrommel. Prosessen skiller de stamceller (som beholdes) fra resten av blodet (som er returnert til donor). Ca 10 liter blod behandles ved hver anledning. I begge tilfeller vil stamcellene blir overført inn i mottakeren på samme måte som en pose med blod. Før dette skjer, må pasienten motta kondisjoneringsbehandling for å tillate at donorcellene 'ta'.
For aplastisk anemi 'non-ablativ' condition brukes. Dette omfatter store doser av cyklofosfamid (f.eks Endoxana) og unngår strålebehandling. Dette bevarer fruktbarhet, og reduserer risikoen for lungesykdom og sekundær malignitet, men øker risikoen for avvisning. Pode avvisning hindres av ciklosporin (Neoral) terapi.
Immunsuppressiv behandling
Hos pasienter over 50 år og de uten en HL-A kompatibel søsken, immunsuppresjon er behandling av valget. Den beste diett er en kombinasjon av anti-thymocyte globulin (ATG) og cyklosporin. ATG er et antistoff som virker mot T-lymphocyes - en annen type hvite blodlegemer som sannsynligvis er involvert i immunforsvaret angrepet i beinmargen. Det finnes data som tyder på at pasienter ikke klarer å svare på ATG har en 43 prosent sjanse for å reagere på en annen kurs.
Pasienter som behandles med immunsuppresjon har en mye høyere risiko enn de som ble behandlet med benmargstransplantasjon for å utvikle en annen lidelse i beinmargen, som PNH, akutt leukemi eller myelodysplastisk syndrom (disse er kjent som 'clonal' marg lidelser). Faktorer som øker risikoen for disse komplikasjonene er:
- alder ved diagnose
- flere kurs av immunsuppresjon
- foregående fjerning av milten
- tillegg av androgener (mannlige kjønnshormoner, som har vært brukt i noen tidligere behandlingsregimer).
Benmargstransplantasjon og immunsuppresjon sammenlignet
Overlevelsen for 168 pasienter transplantert i Seattle mellom 1978 og 1991 var 69 prosent ved 15 år. Den 15-års overlevelse for 227 pasienter behandlet av immunsuppresjon var bare 38 prosent. Forskjellen i dødelighet skyldes utviklingen av klonal marg lidelser, men gruppen behandlet av immunsuppresjon var eldre. Nyere artikler har antydet at utfallet for benmargstransplantasjon er fortsatt bedre med 90 prosent suksess priser for barn og unge voksne.
Behandlingssvikt
Beinmargstransplantasjon fra en matchet frivillig donor eller delvis matchet familie donor bærer en større risiko for pode svikt eller alvorlig transplantat-mot-vert-sykdom. Risikoen er mest akseptabelt hos pasienter yngre enn 20 og bør tilbys til slike pasienter som ikke klarer den første runden av immunsuppressiv behandling og til pasienter under 40 som ikke klarer en ny runde. For eldre pasienter, ytterligere kurs av ATG er et alternativ, sammen med androgener, cytokiner (små proteiner utgitt av cellene som påvirker oppførselen til andre celler) og eksperimentelle behandlingsformer.
Å leve med aplastisk anemi
Pasientene vil trenge seg til stål, i det minste initialt, og et liv avhenger av den lokale hematologi tjeneste. Mens det er mulig å fortsette å arbeide eller skole, er det visse restriksjoner. Kroppslig kontakt idretter må unngås, og en nær watch må holdes for infeksjon. Blodoverføringer vil være en vanlig avbrudd. Noen infeksjoner fortsette veldig raskt og trenger øyeblikkelig rettsmidler, derav behovet for nær kontakt med hematologi service.
Alle behandlingene bære bivirkninger. ATG kan forårsake en feber og ofte fører til "serumsyke". I denne fasen kan det være utslett og leddsmerter.
Ciklosporin kan også forårsake problemer med uvanlig hårvekst og tyggegummi hevelse. I høyere doser kan den forårsake høyt blodtrykk og nyresvikt.
For disse grunn blodet må overvåkes regelmessig. Den største komplikasjon ved benmargstransplantasjon er graft-versus-host sykdom. Dette viser seg som et utslett, diaré eller leverfeil.
Støtte for pasienter
Den Aplastic Anemi Support Group, 16 Sidney Road, Borstal, Rochester ME1 3HF. Tel: 0870 487 0099. E-post: aplasticanaemia@hotmail.com.
Den Leukemi Forskningsfond (LRF) utgir et nyttig hefte og støtter forskning på aplastisk anemi. Leukemi forskningsfond, 43 Great Ormond Street, London WC1N 3JJ. Tel: 020 7405 0101. Fax: 020 7242 1488. E-post: info@lrf.org.uk.