Hva er bukspyttkjertelen?
Behandlingen er rettet mot å hindre angrep, kontrollere smerte og behandling av komplikasjoner.
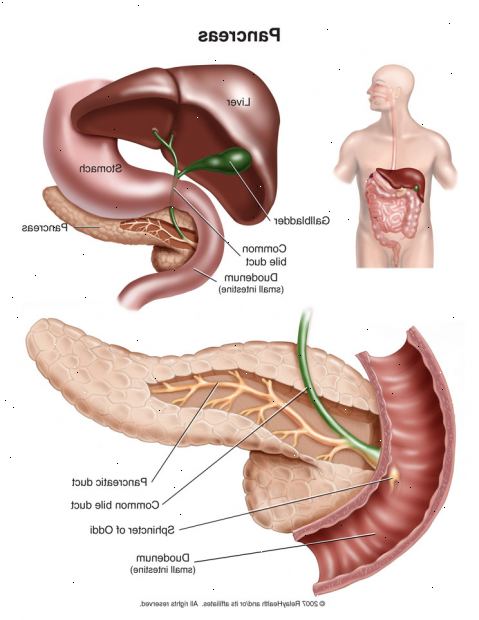
Bukspyttkjertelen er en langstrakt kjertel ligger på baksiden av den øvre bukhulen bak magesekken.
Den er delt i hodet (gjennom hvilket den felles gallegang kjøres som den kommer inn i duodenum fra leveren) og legemet (som strekker seg på tvers av ryggraden) og halen.
Halen i bukspyttkjertelen er nær den venstre nyre og milt. Fordi bukspyttkjertelen ligger på baksiden av bukhulen, kan sykdommer i bukspyttkjertelen være vanskelige å finne.
Hva gjør bukspyttkjertelen?
Bukspyttkjertelen har to hovedfunksjoner.
- En eksokrin funksjon i tarmen produserer en rekke enzymer som hjelper på fordøyelsen av maten. Enzymer produsert i bukspyttkjertelen er viktig i fordøyelsen av proteiner, karbohydrater og særlig fett. Bikarbonat blir også produsert i store mengder for å nøytralisere syren produsert av magen.
- En endokrin funksjon i blodet produserer en rekke hormoner, som er viktig for å opprettholde et normalt nivå av sukker i blodet. Den mest kjente av disse hormonene er insulin. Insulinmangel av dette hormonet resulterer i utvikling av insulinavhengig diabetes mellitus (IDDM). Et annet hormon (glukagon) bidrar til å øke blodsukkernivået, og flere andre hormoner styre tarmfunksjonen.
Hva er pankreatitt?
Enhver betennelse i bukspyttkjertelen kalles pankreatitt.
Akutt pankreatitt resulterer i alvorlig betennelse i kjertelen. Pasienter kan være alvorlig sykt.
Kronisk pankreatitt utvikler seg enten som et resultat av gjentatte angrep av akutt pankreatitt eller som følge av andre skader i bukspyttkjertelen (se nedenfor).
Men av og til kronisk pankreatitt kan oppstå uten tidligere problemer eller symptomer og kan være relatert til visse genetiske mutasjoner.
Det er antatt at skadene på bukspyttkjertelen oppstår som et resultat av fordøyelsesenzymer lekker inn i bukspyttkjertelen og begynner å fordøye den. Dette setter opp betennelser, og når betennelsen legger seg, forvrenger arrdannelse prosessen bukspyttkjertelen gjøre ytterligere angrep av betennelse sannsynlig. Dermed en ond sirkel utvikler seg.
Som et resultat av langvarig skade på bukspyttkjertel, mislykkes bukspyttkjertelen til å produsere nok fordøyelsesenzymer for å tillate tilstrekkelig fordøyelse av mat spesielt fett som er vanskelig å absorbere.
Dette fører til vekttap og hyppige passering av blek fettete avføring som inneholder overskudd av fett.
Videre kan ødeleggelse av de celler som produserer insulin føre til utvikling av diabetes.
Hva som forårsaker kronisk pankreatitt?
Den vanligste årsaken til kronisk pankreatitt er langsiktig overdrevent alkoholforbruk.
Det er en direkte sammenheng mellom mengden av alkohol konsumert og risikoen for å utvikle kronisk pankreatitt.
Andre årsaker er:
- gjentatte angrep av pankreatitt forbundet med gallestein
- høye nivåer av kalsium i blodet
- unormaliteter i anatomi som vanligvis er tilstede ved fødselen
- cystisk fibrose
- høyt fettinnhold i blodet (hypertriglyseridemi)
- i sjeldne tilfeller kan enkelte legemidler forårsake pankreatitt
- i en rekke tilfeller ingen spesifikk årsak kan bli identifisert, en tilstand kjent som idiopatisk pankreatitt.
Hva er symptomene på kronisk pankreatitt?
Symptomene er svært variabel.
Smerte forekommer hos de fleste pasienter på et stadium av sykdommen. Dette kan variere i intensitet fra mild til alvorlig. Det kan vare i timer eller noen ganger dager om gangen og kan kreve sterke smertestillende for å kontrollere det.
Det går ofte gjennom til baksiden og kan noen ganger bli løst ved huk fremover. Det er ofte forårsaket av matinntak og slik at pasientene kan være redd for å spise. Det er også ofte alvorlig gjennom natten.
Smerten varierer i naturen, være gnagende, stikkende, verkende eller brenning, men det pleier å være konstant og ikke til å komme og gå i bølger. Det kan noen ganger brenne seg ut, men kan være en pågående problem.
Smerten er ofte vanskelig å diagnostisere og kan forveksles med smerter forårsaket av praktisk talt alle andre tilstand som følge av magen eller nedre del av brystet.
Det kan være vanskelig å skille smerte forårsaket av pankreatitt fra smerte forårsaket av en peptisk sår, irritabel tarm-syndrom, angina pectoris, gallestein.
Et spesielt problem er å skille kronisk pankreatitt kreft i bukspyttkjertelen.
Diabetes er også et vanlig symptom som påvirker over halvparten av alle pasienter med langvarig kronisk pankreatitt.
Langvarige kroniske betennelser fører til arrdannelse i bukspyttkjertelen som ødelegger de spesialiserte områder av bukspyttkjertelen, som produserer insulin.
Mangel på insulin fører til diabetes.
Diaré forekommer i underkant av halvparten av pasientene. Normalt er alle fett i mat brytes ned av enzymer fra bukspyttkjertel og tynntarm, og fettet blir deretter absorbert i tynntarmen.
Med et redusert nivå av fordøyelsesenzymer ikke fettet absorberes.
Når fettet når tykktarmen, blir den delvis brytes ned av bakterier i tykktarmen.
Dette produserer stoffer som irriterer tykktarm og føre til diaré.
Den inneholde fett som også feller fæces i vann, noe som resulterer i lyse, voluminøse, fettete avføring som er vanskelig å tømme bort. De kan gjøre vannet i toalettet ser fet, lukter offensive og kan være assosiert med dårlig vind.
Vekttap forekommer i praktisk talt alle pasienter med kronisk pankreatitt.
Det er på grunn av manglende evne til å absorbere kalorier fra mat, og diabetes kan også bidra til dette.
I tillegg kan pasientene være redd for å spise fordi spising bringer på smerte.
Gulsott (når pasienter utvikler gule øyne og hud) forekommer i om lag en tredjedel av pasienter med kronisk pankreatitt. Det er vanligvis på grunn av skade på felles gallegang som drenerer galle fra leveren til tolvfingertarmen.
Den felles gallegang går vanligvis om hodet i bukspyttkjertelen. I langvarige kronisk pankreatitt, begrenses arrdannelse i hodet i bukspyttkjertelen den felles gallegang.
Viss grad av innsnevring kan forekomme hos opptil halvparten av pasienter med kronisk pankreatitt, men når innsnevring er alvorlig, det hindrer galle drenering fra leveren til tolvfingertarmen. Det søl deretter tilbake til blodet og pasientens øyne og hud blir gul. I tillegg avføring blir blekere (galle siden gjør avføringen brun) og urinen blir mørk (fordi den inneholder mer galle enn normalt).
Utvikling av gulsott hos pasienter med kronisk pankreatitt er en alvorlig tegn og krever øyeblikkelig etterforskning (abdominal ultralyd eller CT scan) for å utelukke en kreft i bukspyttkjertelen.
Vitamin-og mineral-mangel: forlenget passasje av avføring som inneholder fett kan resultere i lave nivåer av kalsium og magnesium i blodet. I tillegg kan enkelte vitaminer ikke bli absorbert på riktig måte. Dette inkluderer vitaminene A, D, E og K.
Hvordan er pankreatitt diagnostisert?
Kronisk pankreatitt fører ofte ingen symptomer, og kan bli oppdaget ved en tilfeldighet i løpet av etterforskningen av symptomene ikke er relatert til pankreatitt.
For eksempel kan forkalkning i bukspyttkjertelen sees på et røntgenbilde av bukhulen utført av andre grunner.
Hvis legen mistenker at du har kronisk pankreatitt, da den første eksamen er sannsynlig å være en ultralydundersøkelse av magen.
En CT scan av magen er bedre for detaljert undersøkelse av bukspyttkjertelen. En MR-undersøkelse av magen kan også brukes.
ERCP er vanligvis forbeholdt tilfeller der behandlingen er nødvendig som ERCP seg selv kan føre til pankreatitt.
Ultralydundersøkelse av abdomen
Denne type undersøkelse er identisk med den som utføres hos gravide kvinner for å vurdere veksten av barnet.
Den bruker en ultralyd probe for å generere høyfrekvente lydbølger som spretter tilbake fra de dype vev og blir oppdaget av samme sonde.
Det er en veldig trygg teknikk og er mye brukt. Den utføres ved å smøre litt gelé over den øvre del av magen og deretter bevege ultralydsonden tvers over huden på øvre del av magen.
Imidlertid, fordi bukspyttkjertelen ligger på baksiden av bukhulen, og derfor langt fra transponderen, kan bildene i bukspyttkjertelen være vanskelig å oppnå.
Noen ganger er problemet fedme, noen ganger bukspyttkjertelen er skjult av luft i tarmen.
Selv om resultatet av ultralydundersøkelse er normalt, betyr ikke utelukke muligheten for kronisk pankreatitt.
Abdominal CT-skanning
En CT-skanning er en veldig sofistikert X-ray, der pasienten ligger på et bord som flyttes gjennom en X-ray tube.
Informasjonen således oppnådd blir deretter analysert av en kraftig datamaskin, som så produserer 'skiver' skjønt buken.
Denne teknikken er mer pålitelig i avbildning bukspyttkjertelen enn abdominal ultralyd.
Men en vanlig CT scan ikke utelukke en diagnose av kronisk pankreatitt, men det er sannsynligvis den beste allment tilgjengelig test.
Det har fordelen av å være fri for alvorlig risiko og ubehag.
Abdominal MR-røntgen
MRI-skanning er en nyere teknikk for å undersøke abdominal organer. Det innebærer ikke røntgenstråler.
Pasienten føres om en stor og kraftig magnet som gir energi molekyler i kroppsvevet. Det er ufarlig, men er veldig bråkete.
Abdominal MR er for tiden under evaluering med hensyn til nøyaktigheten av diagnostisering av pankreas sykdom.
ERCP
ERCP (ERCP) er en fremgangsmåte hvorved røntgenkontrastmiddel materiale blir sprøytet inn i gallegangen og bukspyttkjertelen kanal for å tillate røntgenbilder som skal tas av disse kanaler.
Under sedasjon, er et endoskop gått inn i tolvfingertarmen, er en liten kanyle (en meget liten tube) settes inn i bukspyttkjertelen kanalen og røntgenkontrastmiddel injiseres. Røntgenbilder blir deretter tatt.
Imidlertid er ERCP ikke rutinemessig brukes som første linje av etterforskningen ved mistanke om pankreatitt.
Det er en meget reell risiko for å indusere en ytterligere angrep av pankreatitt som et resultat av den irriterende virkning av røntgenkontrastmiddel i tolvfingertarmen.
ERCP er sannsynlig å bli utført dersom en hvilken som helst terapi eller behandling er nødvendig. Stener kan fjernes fra bukspyttkjertelen kanal eller rør (stenter) kan settes inn for å drenere bukspyttkjertelen med denne prosedyre.
Analyse av bukspyttkjertelen juice
I Europa denne testen utføres sjelden utenfor forskningssentre.
Endoskopisk ultralyd (EUS)
Endoskopisk ultralyd (EUS) innebærer montere en liten ultralydprobe som de som brukes på bukveggen, på en spesiell endoskop eller tube.
Pasienten under sedasjon, svelger røret og sonden blir trykket direkte på gastrisk eller duodenal vegg ved bukspyttkjertelen.
Dette tillater mye mer nøyaktige bilder og bidrar til å skille kronisk pankreatitt fra kreft i bukspyttkjertelen som kan være vanskelig.
Nåler som er festet til sonden kan få vev prøver eller fluid direkte fra bukspyttkjertelen for laboratorieanalyse.
Denne teknikken er mer utbredt og tilgjengelig, og brukes ofte i vanskelige bukspyttkjertelen tilfeller.
Analyse av avføring
Pasienter med kronisk pankreatitt kan presentere seg med en bestemt type diaré. Dette kalles steatoré.
Krakken er vanligvis blek, klumpete, illeluktende og vanskelig å skylle bort. I denne situasjonen krakk er sendt til analyse av fekal elastase.
Dette er et enzym som produseres av bukspyttkjertelen og utskilles uendret i avføringen.
En reduksjon av fekalt elastase er behandlet med pankreas enzymer i kapsler som tas til hvert måltid.
Er kronisk pankreatitt farlig?
Det store problemet med kronisk pankreatitt er smerte kontroll. Smerten av kronisk pankreatitt kan være konstant, alvorlig og langvarig.
Dette kan kreve bruk av morfinlignende medikamenter ( petidin, morfin (f.eks MST videreføres) og diamorphine ).
Det er alltid fare for avhengighet av disse stoffene, spesielt hvis deres bruk ikke er under kontroll.
Kronisk pankreatitt er assosiert med en reduksjon i forventet levealder.
Bare halvparten av pasientene med diagnosen kronisk pankreatitt vil overleve i mer enn syv år etter diagnose.
Det er også en økt forekomst av kreft i bukspyttkjertelen hos pasienter med kronisk pankreatitt og dette står for en femtedel av dødsfallene.
Andre dødsårsaker omfatter komplikasjoner av diabetes og komplikasjoner fra alkoholisme.
Hvordan er kronisk pankreatitt behandlet?
Det finnes ingen kur for kronisk pankreatitt.
Når bukspyttkjertelen er skadet, så er det ikke i stand til å gå tilbake til normal-funksjon og det er alltid en mulighet for ytterligere angrep.
Behandlingen er derfor rettet mot å hindre angrep, kontrollere smerte og behandling av komplikasjoner.
Forebygging av symptomene forverres
Pasienter med kronisk pankreatitt bør unngå alkohol helt.
Hvis pankreatitt skyldes overflødig alkoholforbruk, så dette er viktig.
Hvis en underliggende årsak har blitt identifisert så dette bør bli behandlet. Legen kan anbefale fjerning av galleblæren hvis pankreatitt er antatt å være forårsaket av gallestein.
Sjeldne lidelser av kalsium metabolisme og fett metabolisme vil bli behandlet på riktig måte.
Hindre angrep
Hvis en årsak for angrep av pankreatitt kan finnes dette skal behandles.
Det er svært viktig å drikke alkohol bør stoppes hos pasienter hvor det er en faktor.
Kirurgisk fjerning av galleblæren (cholecystektomi) kan anbefales for noen pasienter.
Gallestein i felles gallegang mellom leveren og tolvfingertarmen kan fjernes ved ERCP.
Innimellom andre endoskopisk (indre rør) terapi kan brukes. Kutte den nedre enden av gallegang å forbedre galle flyte kan redusere angrep av pankreatitt hos noen pasienter.
Fjerning av stein i bukspyttkjertelen kanalen for å redusere blokkering eller innsetting av stenter for å drenere bukspyttkjertelen kan brukes. Dette er vanskelige teknikker som vanligvis utføres i sentre som spesialiserer seg i bukspyttkjertelen som resultatene ikke kan garanteres, og komplikasjon er alltid en risiko.
Hvile bukspyttkjertelen ved å gi bukspyttkjertelen kosttilskudd gjennom munnen, slik som Creon, kan bidra til å redusere angrep av pankreatitt.
Kontroll av smerte
Dette er et meget viktig aspekt ved behandling av kronisk pankreatitt.
Bukspyttkjertelen smerte varierer i alvorlighetsgrad fra mild (kontrollerbar med enkle smertestillende som for eksempel paracetamol (f.eks Panadol)) til alvorlig (krever morfinlignende medikamenter for kontroll).
Alvorlig bukspyttkjertelen smerte kan være konstant, uopphørlig og føre til depresjon og selv selvmord.
I tillegg til de forebyggende tiltak som er nevnt ovenfor, er det grunnleggende prinsipp for å bruke stoffet lavest ned smertetrapp som kontrollerer smerte.
Siden smertene er ofte verre om natten, og siden både kropp og sinn er på sitt laveste fjære i de tidlige morgentimer, kan det laveste trinn på smertestillende stigen være petidin eller morfin (f.eks MST videreføres tabletter).
Siden smerte er kronisk og alvorlig, det er en fin linje mellom adekvat smertelindring og avhengighet.
Nyere smertestillende medisiner, som pregabalin, kan være mer effektiv for denne nerve smerte og har færre bivirkninger. Risikoen for avhengighet er også lavere.
Antidepressiva kan redusere behovet for smertestillende eller selv bidra med smertelindring selv.
Antidepressiva kan også hjelpe med depresjon, så ofte assosiert med kroniske smerter selv.
Smertebehandling ved kronisk pankreatitt krever ofte spesialisthjelp.
De fleste sykehus har nå en dedikert smerteklinikk ofte drevet av anestesileger med spesielle ferdigheter og hjulpet av utdannede sykepleiere.
Fastlegen din eller sykehuset gastroeneterologist kan hjelpe til med henvisning til smerteklinikk.
Så vel som å maksimere nytte av medikamentell behandling smerte spesialister kan slik blokkerer nervene til bukspyttkjertelen til å redusere smerte.
Det innebærer injeksjon av midler via nål inn og rundt i bukspyttkjertelen, men krever stor dyktighet og nøye vurdering.
Behandling av komplikasjoner
Food malabsoprtion grunn av mangel på pankreas-enzymer, behandles ved å gi de samme enzymene gjennom munnen i tablett-eller pulverform.
Disse kosttilskudd som Creon eller Pancrex ofte stenket på mat.
De fungerer best hvis det kombineres med syre undertrykke narkotika, for eksempel omeprazol eller lansoprazol.
Et fettfattig kosthold er også ofte anbefales.
Diabetes kompliserende kronisk pankreatitt er behandlet med en kombinasjon av diett, tabletter eller insulin på vanlig måte.
Spesifikke komplikasjoner som gulsott eller bukspyttkjertelen cyster kan bli løst ved stenting eller by-passing blokkeringer, men krever spesialist råd.
Kirurgi for kronisk pankreatitt
I sjeldne tilfeller kan det være nødvendig å vurdere kirurgi som behandling av kronisk pankreatitt.
Indikasjonen for kirurgi er vanligvis sterke smerter svarer til standard tiltak eller et høyt nivå av morfin eller lignende narkotika-bruk i en ung person.
Operasjonen kan innebære tiltak for å bedre drenering av bukspyttkjertelen duct, delvis eller fullstendig fjerning av bukspyttkjertelen.
Det store problemet med fjerning av hele eller deler av bukspyttkjertelen er at det kan føre til utvikling av diabetes hos pasienter som ikke allerede har det.
Andre mennesker også lese:
X-ray: er X-ray stråling farlig?
Gulsott: hvordan få en person gulsott?
CT-skanning: hva er CT-skanner brukes til?
Gallestein: hvem er i faresonen for å utvikle gallestein?
Diabetes: vanligste symptomene på diabetes